Negli ultimi 50 anni sono susseguiti diversi studi sul rapporto tra alimentazione e tumori, con particolare riferimento al tumore del colon retto. Nell’articolo vedremo i principi e i metodi dell’epidemiologia, gli studi che hanno evidenziato le correlazioni tra alcuni alimenti e il rischio di cancro, e le raccomandazioni per la prevenzione basate sulla dieta mediterranea.
L’epidemiologia si occupa dello studio della distribuzione della malattia nella popolazione con analisi dei fattori di rischio, ovvero dei fattori che le influenzano – si occupa pertanto della popolazione e non del singolo individuo.
Tra gli anni ‘70 ed ‘80 si sono formulate delle ipotesi di correlazione tra alimentazione e tumori, ed alcune sono tutt’oggi ritenute valide: l’insorgenza di tumori ha una correlazione positiva con l’assunzione di carne, mentre negativa con diete maggiormente ricche di vitamine e pesce; le evidenze in questo campo si sono ottenute principalmente attraverso delle osservazioni geografiche, correlando la mortalità per tumori alle abitudini delle popolazioni. Si è visto pertanto come un’alimentazione particolarmente ricca di carne favorisse l’insorgenza del tumore al colon, mentre una alimentazione ricca di grassi del tumore al seno; è importante tuttavia tenere in considerazione anche altri fattori che possono influire – ad esempio nel secondo caso le probabilità aumentano se la donna ha avuto pochi figli oppure li ha avuti in età avanzata.
A partire dagli anni ‘80 sono iniziati degli studi per correlare il rapporto tra la dieta e l’attività fisica e l’insorgenza di tumori. Essi rientrano in due categorie:
- Studi pregressi – anche detti caso-controllo, si basano sulle interviste a malati e presentano il problema della distorsione del ricordo, ma sono comunque validi;
- Studi prospettici – partono da un gruppo di individui sani dei quali vengono monitorate le abitudini, in seguito all’insorgenza della malattia i casi vengono analizzati.
Le maggiori evidenze sono date dagli studi sperimentali, che tuttavia sono molto difficili da applicare nel campo dell’epidemiologia; come affidabilità sono seguiti dagli studi prospettici e da quelli pregressi. Gli studi descrittivi sono i meno affidabili.
Negli studi prospettici come accennato la raccolta delle informazioni precede l’insorgenza della malattia; se i finanziamenti lo consentono vengono raccolti anche i campioni biologici. Sono studi efficienti ma molto dispendiosi, tuttavia hanno anche il vantaggio di consentire numerose indagini su dati affidabili. Uno degli studi maggiormente importante è stato quello di EPIC, che ha coinvolto 10 paesi diversi e 50.000 individui: si è trattato del primo progetto europeo, pertanto sono state arruolate popolazioni con abitudini molto diverse il che lo rende un’ottima fonte di informazioni.
Sono stati raccolti sia i dati antropometrici che biologici attraverso la somministrazione di un questionario semi-quantitativo – da cui ottenere una stima giornaliera individuale dei grammi di consumo di nutrienti ed alimenti – e la raccolta dei campioni biologici (sangue, urine, …). Gli individui si sono sottoposti a dei regolari follow up fino all’eventuale insorgenza di una malattia di interesse.
Il questionario validato (248 domande) di frequenza dei consumi è semiquantitativo e riguarda la dieta dell’anno precedente, chiedendo anche se l’individuo ha seguito una dieta specifica. I questionari sono paese-specifico, quindi seguono le tradizioni alimentari di quel paese. Viene fatta una lettura ottica dei questionari e i dati raccolti si legano alle banche dati italiane di composizione degli alimenti (Bda-Ieo); a livello europeo, invece, vengono messe insieme tutte le banche dati nazionali. Alla fine viene fatta una stima giornaliera in grammi oppure in base ai nutrienti e si stila una frequenza di consumo di quegli alimenti nella popolazione.
Una volta ottenuti questi dati, si può procede in modi diversi: si può studiare il rapporto tra i singoli alimenti, tra i nutrienti oppure tra i profili alimentari e l’insorgenza di tumori. Ovviamente, i dati sono aggiustati considerando tutte le informazioni: peso, misure, attività fisica.
È possibile studiare il rapporto tra un singolo alimento o nutriente e la patologia, ma di maggior interesse sono gli studi che riguardano i modelli alimentari che rappresentano maggiormente la popolazione. Un singolo studio può rivelarsi molto interessante ma per ottenere delle informazioni robuste è necessaria la presenza di molti dati coerenti: fondamentale è il lavoro di metanalisi e la stesura di review. Il Fondo Mondiale per la Ricerca sul Cancro si occupa di analizzare gli studi che riguardano i tumori, correlati con l’alimentazione, l’attività fisica e l’obesità; si tratta di un panel esterno che si occupa di valutare se i lavori scientifici ed i risultati da loro ottenuti possono ritenersi plausibili o meno, ed in seguito vengono stilate delle raccomandazioni per la popolazione che vengono periodicamente pubblicate sul loro sito.
Tumore del colon retto (CRC)
Fra i fattori che incrementano il rischio dello sviluppo del tumore del colon retto si trovano la carne – soprattutto rossa e lavorata – e le bevande alcoliche; sembrano effettuare prevenzione invece i cereali integrali insieme alle fibre in generale, il pesce ed i latticini con il loro apporto di calcio. Anche l’attività fisica ne riduce l’incidenza.
L’ IARC (l’agenzia internazionale per la ricerca sul cancro), ha raggruppato alimenti e stili di vita in base alla forza delle evidenze che li correlano al cancro. Ad esempio, la carne conservata rientra nel gruppo 1, insieme al fumo di tabacco, ovvero vi è una forte evidenza che li correla al cancro. La carne rossa fresca, invece, rientra nel gruppo 2, ovvero di alimenti potenzialmente cancerogeni per l’uomo. Ciò non significa che il fumo di tabacco e il consumo di salumi hanno la stessa associazione con il cancro, ma che l’evidenza è forte. Inoltre, occorre considerare anche gli altri aspetti: la carne rossa è nel gruppo 2, ma agisce anche sul rischio cardiovascolare.
Oltre al CRC, la carne rossa incrementa anche il rischio di tumore allo stomaco.
Essendoci una forte distribuzione di questo fattore di rischio, l’idea è che un consumo ridotto di carne potrebbe ridurre del 3% (ovvero meno 8800 casi) l’insorgenza dei tumori. Ad esempio, il tumore al seno potrebbe essere prevenuto in un caso su tre se incrementasse l’attività fisica, si controllasse il peso e si riducesse il consumo di alcol.
Il motivo fisiopatologico che potrebbe determinare l’incremento del rischio neoplastico potrebbe essere associato alle caratteristiche nutrizionali della carne:
- Acidi grassi saturi – la presenza di un’importante percentuale di grassi soprattutto saturi, compreso il colesterolo, potrebbe essere una delle motivazioni alla base della cancerogenicità della carne rossa;
- Composti chimici prodotti dalla cottura e dalla trasformazione – questa problematica è appannaggio soprattutto dei prodotti trasformati e delle carni rosse per via delle elevate temperature con cui sono generalmente cotte (es. cottura alla griglia); i composti chimici che si generano dalla trasformazione e dalla cottura di tali carni sono ad esempio di idrocarburi aromatici policiclici (IPA o PAH) considerati altamente cancerogeni ed appartenenti al gruppo 1;
- Residui di farmaci e sostanze nocive – ipotesi che si basa sulla possibilità che la presenza di residui di farmaci possano in qualche modo influenzare e determinare l’insorgenza di tumori;
- Trasformazione del ferro – il ferro passa da uno stato di ossidazione 2+ a quello 3+ in condizioni di elevate temperature e nel processo di trasformazione della carne (studi sperimentali su cellule e altri modelli hanno dimostrato che questa caratteristica potrebbe determinare una cancerogenicità maggiore della carne rossa);
- Malattie da prioni – rare patologie degenerative del cervello (e raramente di altri organi) progressive, letali e attualmente incurabili che derivano dalla trasformazione di una proteina in una forma anomala chiamata prione, la più conosciuta è la BSE.
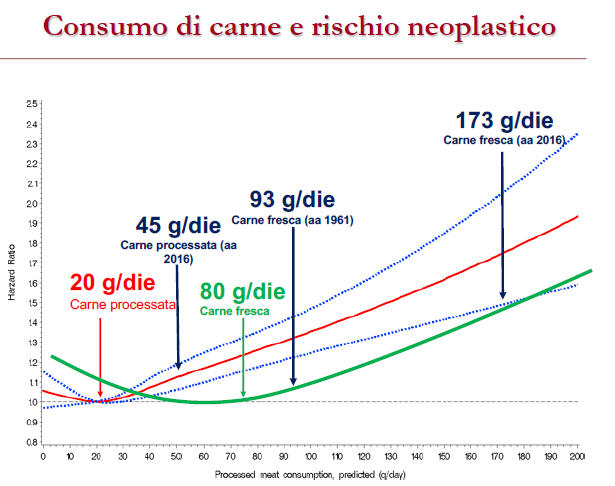
Come in tutti i consumi alimentari la relazione tra alimento e malattia – sia come aumento che come riduzione del rischio – non è mai lineare ma si realizza una curva che può essere a J o ad U: non vi è un punto minimo che presenta rischio pari a 0, ma in un punto si tocca il minimo rischio raggiungibile e sia a destra sia a sinistra questo aumenta. Tale punto per la carne processata è rappresentato da 20g al giorno, pari a 140g a settimana; per la carne fresca invece si tratta di 80g al giorno, quindi 560g a settimana. Il problema è che attualmente il consumo di carne processata in Italia è pari a 45g al giorno (si consideri che come popolazione non ne siamo grandi consumatori), oltre il doppio della raccomandazione, mentre per quella fresca si aggira a 173g.
Sotto un certo punto di vista dunque la divulgazione del documento uscito nel 2014 dell’OMS (l’Organizzazione mondiale della sanità) è stata un’azione giusta per sensibilizzare la popolazione a questa problematica – sono stati i modi ad essere errati, perché non bisogna creare allarmismo ma spiegare in modo corretto le informazioni. L’obbiettivo finale era quello di far ridurre il consumo di carne nella popolazione ma non di vietarne l’assunzione, infatti se una persona ne consuma la giusta quantità magari con un corretto tipo di cottura, essa non aumenta il rischio di sviluppare neoplasie. Per la prevenzione il consiglio è dunque quello di variare le fonti proteiche: se un individuo decide di seguire un’alimentazione particolare come quella vegetariana bisogna vedere bene quali fonti proteiche scegliere, ma se mangia tutto bisogna cercare di fargli variare queste ultime quanto più possibile al fine di ridurre il consumo di carne e di conseguenza il rischio. A tal fine è sufficiente consigliare un consumo 2-3 volte a settimana di legumi, che andranno naturalmente a sostituire altre fonti proteiche; il problema è che le persone tendono a non gradirli soprattutto perché pensano di far bene ad evitare i carboidrati – bisogna spiegare che però la carne oltre a proteine ha soprattutto grassi, tra l’altro non “buoni”, dunque la scelta non è delle migliori.
Un consumo giornaliero di 35g di fibre invece riduce del 50% il rischio di contrarre il CRC; già dei consumi alti lo decrementano del 10% rispetto ai bassi. Risultati migliori si sono ottenuti se la fibra deriva da cereali integrali: si diminuisce il rischio del 17% per ogni incremento di 90g di cereali pro die. Al fine di determinare l’influenza di tutti questi fattori tuttavia bisogna anche considerarli nel loro insieme.
I meccanismi che stanno alla base della loro capacità preventiva sono diversi: la fibra aumenta il volume delle feci, ostacolando una lunga permanenza del contenuto intestinale all’interno del tratto; un altro aspetto importante riguarda il microbiota e la produzione di acidi grassi a catena corta che hanno effetto antiproliferativo; anche l’indice glicemico è da considerare. Infatti, un elevato indice glicemico porta ad una riduzione dell’insulino-sensibilità, con conseguente aumento dei fattori di crescita, di estrogeni liberi (perché si riduce la produzione della proteina legante): tutto questo aumenta il rischio di tumori. Nonostante la difficile valutazione dell’indice glicemico, dati tutti i fattori che lo modificano (cottura, trattamenti dell’industria, abbinamenti degli alimenti), si possono dare dei consigli a livello complessivo: quindi, consigliare il consumo di cereali integrali, il consumo di verdura, legumi.
Anche i latticini sono risultati protettivi: un incremento del consumo di 400g die di formaggi, o di 200g die di latte ha riportato una riduzione del rischio modesta ma significativa. Si tratta di un alimento che presenta delle caratteristiche positive e negative, quali l’abbondanza di grassi saturi ma anche la presenza di molto calcio altamente biodisponibile.
Disponendo dei campioni biologici degli individui si possono stimare i metaboliti e le vitamine come marcatori di consumo ed intake; ad esempio, la quantificazione della vitamina C rapportata al tumore è un dato molto più indicativo perché si tratta di valori reali e non di una stima. Nello specifico risulta protettiva nei confronti del tumore gastrico.
Modelli alimentari
Oltre che sul singolo alimento, è possibile ragionare sui modelli alimentari (es: dieta mediterranea, vegetariana, ecc), ossia valutare l’approccio complessivo.
La dieta mediterranea è stata dimostrata essere un modello alimentare potenzialmente benefico per la salute. È caratterizzata da consumi importanti di verdura, legumi, olio evo, cereali, pesce, frutta, moderata quantità di vino; carne e latticini in quantità modeste. Considerare più alimenti insieme, non singolarmente, ha un effetto di potenziamento. Gli alimenti protettivi sono la verdura, i legumi, la frutta fresca e secca, il pesce. Quelli a rischio: carne, latticini. Se si elimina l’alcol, ha un effetto di prevenzione sul tumore alla mammella. Ha effetto sulla riduzione del rischio del tumore colon retto e di tutti i tumori complessivi; per gli anziani diminuisce la mortalità generale. Gli alimenti a rischio sono anche le bevande zuccherate, che incidono sull’obesità. Una scarsa aderenza alla dieta mediterranea è associata a stroke e maggior rischio per cancro colon-retto. Svolge anche un effetto positivo sulla pressione arteriosa.
In Spagna è stata confrontata la dieta mediterranea con supplementazione di olio evo o frutta secca come fonti di grasso con una dieta a ridotto tenore di grassi in persone con problemi cardiovascolari. È stato osservato che chi seguiva una dieta con supplementazione di olio o frutta secca aveva un rischio minore di sviluppare patologie cardiovascolari e tumore alla mammella. Quindi, è importante considerare la tipologia dei grassi nella correlazione con tumori e altre patologie: in questo caso vi è un consumo di grassi insaturi, che risulta essere protettivo, mentre è stato osservato un rapporto positivo tra grassi saturi-trans e tumori.
Tuttavia, oggi non è più diffusa la dieta mediterranea originaria, bensì uno stile di vita occidentale, con cibi pronti, elevato consumo di carne, sale, ecc.
L’associazione no-profit legata alla ricerca sulla prevenzione del cancro relativa a dieta, peso e attività fisica (WCRF) ha redatto delle indicazioni per la prevenzione: occorre considerare che sono rivolte alla popolazione mondiale, perciò alcune cose per noi sembrano eccessive.
- Consumare almeno 1-2 porzioni di verdura a pasto: in realtà, occorre incentivare soprattutto il consumo di verdura, meglio due porzioni a pasto, mentre con la frutta sarebbe meglio non superare le due porzioni giornaliere;
- Consumare abitualmente i legumi, per la fibra e il suo effetto sull’indice glicemico;
- Consumare cereali integrali;
- Consumare olio extravergine di oliva di alta qualità.
Per avere un’indicazione generale e visiva per sapere come dovrebbe essere composto un pasto, è stato ideato il piatto di Harvard, che mostra che i 3⁄4 del piatto dovrebbero essere occupati da alimenti di origine vegetale (1/2 piatto da verdure e 1⁄4 da cereali e sostituti integrali) e 1⁄4 da proteine. La dieta mediterranea con olio evo, frutta secca e basso tenore di grassi previene il rischio cardiovascolare ed il tumore al colon-retto.